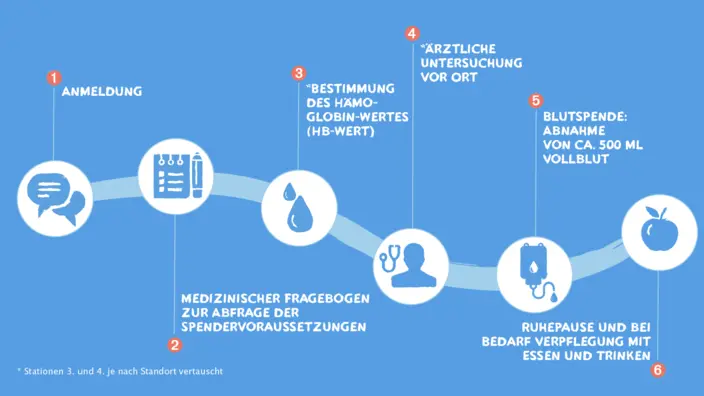
Wie läuft eine Blutspende ab?
Wer zur Blutspende geht, sollte von der Anmeldung bis zur abschließenden Ruhepause ca. 30 bis 45 Minuten einplanen. Die Blutentnahme an sich dauert nur 10 Minuten.

Im ganzen Land herrscht „Nachschubmangel“, Experten sprechen von einer „katastrophalen Situation“, von einem „drohenden Engpass“, der Bedarf sei schlichtweg immens. Doch die Rede ist nicht etwa von wichtigen Rohstoffen oder anderen systemkritischen Betriebsmitteln, ohne die die Wirtschaft stillsteht. Es geht um etwas noch viel Wichtigeres. Um Blut. Um Spenderblut, um genau zu sein.
Täglich werden laut dem Blutspendedienst des Deutschen Roten Kreuzes (DRK) in Deutschland etwa 14.000 Blutspenden benötigt. Und jeden Tag fehlen etwa zehn Prozent der benötigten Spenden. Über das Jahr gerechnet sind es mindestens 50.000 Blutkonserven zu wenig.
Denn trotz aller wissenschaftlichen Entwicklungen kann Blut bislang nicht künstlich hergestellt werden und eine Blutstransfusion ist für viele Menschen die einzige Überlebenschance.
In manchen Regionen Deutschlands reichen die Reserven gerade einmal wenige Tage. Geht dort der Blutnachschub zur Neige, kann es passieren, dass Operationen abgesagt werden müssen. Und das passiert schneller als man denkt: Muss beispielsweise ein Schwerverletzter nach einem Unfall versorgt werden, können bei einer einzigen Operation bis zu 20 Blutkonserven verbraucht werden.

Traditionell werden bei gutem Wetter im Frühling und im Sommer weniger Spendetermine wahrgenommen. Ein weiterer Grund ist die demografische Entwicklung: Treue Spenderinnen und Spender bleiben immer häufiger aus Altersgründen fern. Mit der Novellierung des Transfusionsgesetzes im September 2023 wurde deshalb auch die Altersgrenze nach oben abgeschafft. Ob eine Person fit genug zum Spenden ist, entscheidet der individuelle Gesundheitszustand, der durch einen Arzt oder Ärztin beurteilt werden kann.
Spenderinnen und Spender, die mit dem Coronavirus infiziert waren, werden vier Wochen nach ihrer Genesung für eine Spende zurückgestellt. Rückgestellt werden auch Menschen, die an Influenza oder einer Bronchitits erkrankt sind. Schließlich sollte man nur spenden, wenn man sich selbst zu 100 Prozent fit fühlt.
Dementsprechend dringlich sind die Appelle, die von den verantwortlichen Blutspendediensten in regelmäßigen Abständen an die Bevölkerung gerichtet werden. Um auf die Relevanz von Blutspenden und Blutspendern aufmerksam zu machen, wird jährlich am 14. Juni der Weltblutspendetag begangen. Mit großem Aufwand wird um Spenderinnen und Spender geworben.
Neben den allgemeinen Voraussetzungen für eine Blutspende gab es bisher ein weiteres Kriterium, das besagte, wer Blut spenden darf: die sexuelle Orientierung des Spenders. Auch dieses Kriterium wurde mit dem neuen Transfusionsgesetz abgeschafft. Ein längst überfälliger Schritt gegen die Diskriminierung – denn selbstverständlich muss sich das Sexualverhalten einer transgeschlechtlichen Person nicht von dem einer cisgeschlechtlichen Person unterscheiden, egal ob homo- oder heterosexuell.
Die neue Blutspende-Richtlinie vom 4. September 2023 besagt, dass die sexuelle Orientierung und die Geschlechtsidentität kein Ausschluss- oder Rückstellungskriterium mehr sein dürfen. Das Risiko einer Infektion bei der Blutspende bemisst sich nur danach, ob das individuelle Sexualverhalten der spendewilligen Personen riskant war, etwa durch häufig wechselnde Partnerinnen oder Partner in den Monaten vor der Blutspende – nicht danach, ob eine Person homo-, bi- oder heterosexuell ist. Auch transgeschlechtliche Personen werden nun bei der Erfragung des Sexualverhaltens cisgeschlechtlichen Personen gleichgestellt.
Trotz der Erleichterung der Blutspende-Richtlinien für homosexuelle Männer und dem guten Vorsatz des Gesetzes, die Diskriminierung aufzuheben, wurden nach der Ausarbeitung weiterhin Stimmen der Kritik laut. Die Deutsche Aidshilfe hob eindeutig hervor, dass dies kein Ende der Diskriminierung sei: "Die Bundesärztekammer hat es geschafft, die meisten schwulen Männer weiterhin auszuschließen, ohne dies klar zu benennen", sagt Sven Warminsky aus dem Vorstand der Deutschen Aidshilfe.
Hingewiesen wird auf den scheinbar willkürlich gewählten Zeitraum von 4 Monaten, in dem kein neuer Sexualkontakt, insbesondere kein Analverkehr (auch wenn dieser geschützt war), stattgefunden haben darf. Eine HIV-Infektion könne bereits nach 6 Wochen durch einen Bluttest ausgeschlossen werden. Ein weiterer Kritikpunkt ist die "Scheinsicherheit", die durch vermeintliche Monogamie vermittelt würde. Auch die neuen Kriterien seien laut der Deutschen Aidshilfe weiterhin nicht zielführend genug. Etwa sensiblere Testverfahren könnten Fristen weiter verkürzen sowie ein interdisziplinärer Diskurs in der Entscheidungsfindung die weiterhin ausgeschlossenen Gruppen weniger stigmatisieren.
Mit einer Blutspende helfen Sie anderen und können sogar Leben retten: Mit einer einzigen Vollblutspende können Sie bis zu drei Patientinnen und Patienten helfen. Aber wussten Sie, dass Blutspenden auch Vorteile für Ihre eigene Gesundheit hat?
Wie eingangs erwähnt, warnen die Blutspendedienste und Kliniken vor Engpässen. Ob die Änderung der Rückstellungskriterien seit September 2023 schon zu Ergebnissen geführt hat, ist wohl noch nicht abzuschätzen – dennoch wird schon über neue Methoden diskutiert, Anreize zur Spendebereitschaft zu schaffen.
So forderte die Unionsfraktion Anfang 2024, dass es den Blutspendediensten ermöglicht werden sollte, Aufwandsentschädigungen für die Blutspende zu zahlen. Hier spricht jedoch noch dagegen, dass die Blutspende keine abhängige Einkommensquelle für Personen werden soll.
Eine Studie an der Universität Hamburg verfolgte einen etwas anderen Ansatz: Eine Feedback-Benachrichtigung darüber, dass oder sogar wofür die eigene Spende eingesetzt wurde, beeinflusste das Verhalten der Spendenden und erhöhte die Spendemotivation. Dies zeigt, wie eine positive Nachricht, die Bestätigung etwas Gutes getan zu haben, eine ausreichende Belohnung sein kann, um die Bereitschaft zur Blutspende zu erhöhen.
Sie sehen, viele Gründe sprechen für eine Blutspende. In erster Linie retten Sie damit Leben – im besten Falle sogar dreimal – und helfen, die kritische Gesundheitsversorgung weiterhin aufrecht zu erhalten. Zusätzlich in Zeiten der Pandemie sind Betroffene dringend auf Ihre freiwillige Spende angewiesen.
Blutspenden hat darüber hinaus einen positiven Effekt auf Ihren Körper. Durch das regelmäßige Spenden erfahren Sie eine Menge über Ihren eigenen Gesundheitszustand und können präventiv etwas dafür tun. Nicht nur das: Blutspenden wirkt sich auch positiv auf die Psyche aus, da Sie etwas Gutes tun und einem Menschen in Not helfen – ein gutes Gefühl!